Uscaciunea gurii
Glandele salivare sunt esențiale pentru sănătatea cavității bucale și pentru buna funcționare a întregului aparat digestiv. Atunci când apar probleme la nivelul glandelor salivare, pot fi afectate de la procesul de mestecare și vorbire până la protecția naturală împotriva bacteriilor. Prin urmare, afecțiunile glandelor salivare nu trebuie ignorate. Acest articol își propune să ofere o privire de ansamblu asupra celor mai comune boli care pot apărea la nivelul glandelor salivare, cum se manifestă acestea, care sunt opțiunile de diagnostic și de tratament, precum și de ce este crucial să te prezinți din timp la medicul stomatolog sau la specialist.
- Sialolitiaza (Pietre în Glandele Salivare)
Ce este sialolitiaza?
Sialolitiaza este o afecțiune caracterizată de formarea pietrelor (calculi) în canalele glandelor salivare, cel mai frecvent în glanda submandibulară, dar și în glanda parotidă. Aceste calcificări pot bloca parțial sau total fluxul salivar.
Simptome
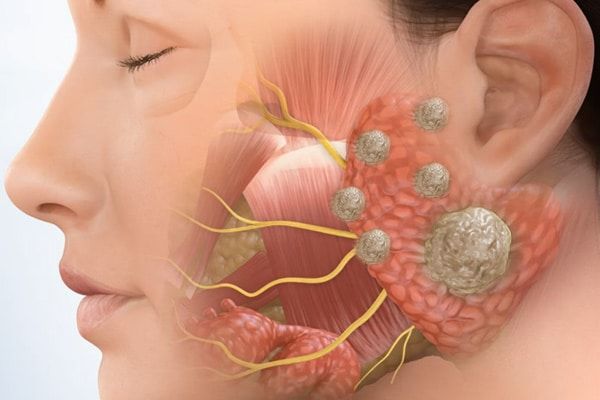
- Durere și disconfort în zona maxilarului sau a obrajilor, care se pot intensifica în timpul mesei sau la gustul de alimente acre.
- Umflarea vizibilă a zonei afectate, în special înainte sau în timpul masticației.
- Scăderea fluxului de salivă, gură uscată și posibil gust metalic sau neplăcut.
Cum se diagnostichează?
- Examinare clinică efectuată de medicul stomatolog sau specialist ORL.
- Investigații imagistice (radiografie, ecografie, CT) pentru identificarea pietrelor și localizarea acestora.
Opțiuni de tratament
- Tehnici minim invazive: Sialoendoscopie pentru extragerea calculilor sau spălarea ductului.
- Masaj și hidratare: Uneori, pietrele mici pot fi dislocate prin masajul delicat al glandei și prin consum adecvat de apă.
- Chirurgie: În cazurile complexe, este posibilă intervenția chirurgicală pentru îndepărtarea pietrelor mari sau chiar a glandei afectate, dacă nu există altă soluție.
De reținut: Cu cât stai mai mult fără tratament, cu atât crește riscul de infecții și de complicații precum blocaje persistente și distrugerea țesutului glandular.
- Sialadenita (Inflamația Glandelor Salivare)
Ce este sialadenita?
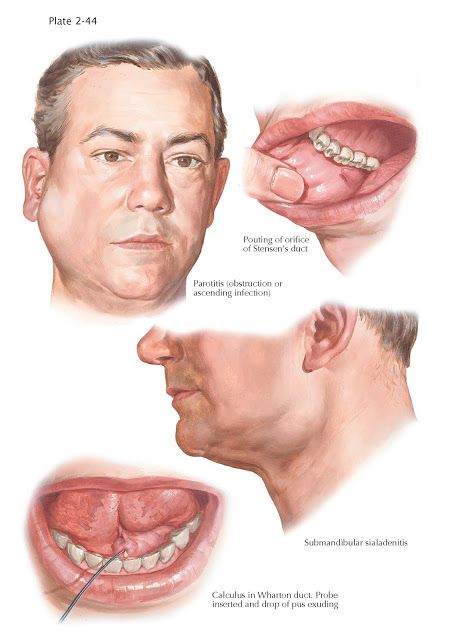
Sialadenita reprezintă inflamația uneia sau mai multor glande salivare. Poate fi cauzată de bacterii (de obicei Staphylococcus aureus) sau virusuri (precum cel urlian – oreionul).
Simptome
- Umflare bruscă a glandei afectate.
- Durere locală și sensibilitate la atingere.
- Febră și stare generală de rău (în cazul infecțiilor severe).
- Secreție de puroi la nivelul ductului salivar, în situații avansate.
Diagnostic
- Examen clinic și palparea glandei.
- Analize de sânge pentru a verifica semnele de infecție (leucocitoză).
- Ecografie sau alte investigații imagistice, în funcție de complexitatea cazului.
Tratament
- Antibiotice (în cazul infecțiilor bacteriene).
- Anti-inflamatoare pentru a reduce durerea și inflamația.
- Hidratare optimă și masaje locale.
- Intervenție chirurgicală (rar, în cazurile rezistente la tratament medicamentos sau când există complicații precum abcesul).
Dacă nu este tratată la timp, inflamația poate duce la complicații grave, precum formarea abceselor, afectarea ireversibilă a glandei sau răspândirea infecției.
3. Sialadenoză (Hipertrofie Non-Inflamatorie)
Ce este sialadenoza?
Sialadenoză (numită și sialoadenoză) este mărirea benignă a glandelor salivare, în special a parotidei, care nu implică o infecție sau o inflamație directă. Aceasta este asociată frecvent cu afecțiuni sistemice.
Cauze posibile
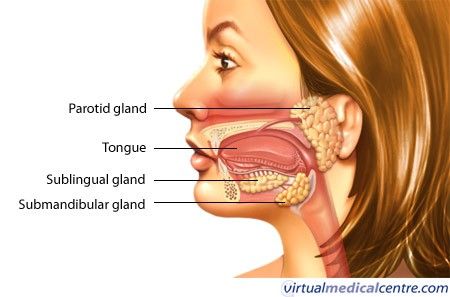
- Tulburări metabolice (de exemplu, diabet, anorexie, bulimie).
- Boli endocrine (hipotiroidism).
- Tulburări de alimentație și malnutriție.
- Alcoolism cronic.
Simptome
- Umflarea progresivă a glandei salivare, de obicei nedureroasă.
- Disconfort estetic (pacienții pot observa asimetrii faciale).
- Gură uscată în unele cazuri, însă fluxul salivar poate fi normal sau doar ușor redus.
Diagnostic
- Evaluare clinică amănunțită.
- Ecografie și, eventual, RMN pentru a exclude alte cauze (tumori, inflamații).
- Analize de sânge pentru a depista cauze metabolice sau endocrine.
Tratament
- Gestionarea bolii de bază (diabetul, tulburările tiroidiene, etc.).
- Modificări în stilul de viață (reducerea consumului de alcool, corectarea regimului alimentar).
- Monitorizarea dimensiunii glandei în timp.
Este important să se identifice și să se trateze factorii declanșatori, pentru a preveni agravarea și complicațiile pe termen lung.
4. Tumori ale Glandelor Salivare (Benigne și Maligne)
Tumori benigne
- Adenom pleomorf: Cea mai frecventă tumoră benignă a glandei parotide. Crește lent și este, de obicei, nedureroasă.
- Tumora Warthin: Se dezvoltă în glanda parotidă și poate fi asociată cu fumatul.
Tumori maligne
- Carcinom mucoepidermoid, Carcinom adenoid chistic și altele: Se manifestă prin creștere agresivă, posibilă disfuncție nervoasă (parestezii, paralizii faciale), durere și metastaze.
Simptome generale
- Nodul sau umflătură persistentă în zona glandei salivare, care poate crește în timp.
- Durere sau amorteală în zona respectivă.
- Dificultăți la mestecare sau la înghițire (dacă tumora apasă pe structurile adiacente).
- Pareza facială (în cazul implicării nervului facial, mai ales la nivelul parotidei).
Diagnostic
- Examen clinic și palpare a zonei.
- Investigații imagistice (ecografie, CT, RMN) pentru a evalua dimensiunea și localizarea tumorii.
- Biopsie: Procedură esențială pentru a confirma dacă leziunea este benignă sau malignă.
Tratament
- Chirurgie: Îndepărtarea chirurgicală a tumorii și, în unele cazuri, a glandei afectate.
- Radioterapie: Indicat de obicei pentru tumorile maligne sau pentru cazurile în care nu se poate face o excizie completă.
- Chimioterapie (rareori folosită în tumorile glandelor salivare, dar poate fi indicată în stadiile avansate ori în combinație cu radioterapia).
Cu cât diagnosticul se face mai repede, cu atât șansele de tratament de succes și recuperare sunt mai mari. Tumorile maligne nedepistate la timp pot metastaza în zone critice, îngreunând considerabil terapia și recuperarea.
Xerostomia (Gură Uscată)
De ce este importantă saliva?
Pentru a înțelege mai bine impactul uscăciunii gurii, este esențial să cunoaștem rolul vital al salivei:
- Lubrifiere: Saliva menține suprafața mucoasei bucale umedă, facilitând vorbirea și mestecarea.
- Digestie: Enzimele salivare, precum amilaza, încep procesul de descompunere a alimentelor încă din cavitatea bucală.
- Protecție antibacteriană: Saliva conține substanțe (imunoglobuline, lizozim) care ajută la controlul bacteriilor, protejând dinții și gingiile de infecții.
- Neutralizarea pH-ului: Saliva diluează și neutralizează acizii produși de bacteriile orale, prevenind astfel apariția cariilor și a eroziunii smalțului.
Atunci când producția de salivă scade, toate aceste funcții esențiale pot fi afectate, favorizând disconfortul și riscurile dentare.
Cauzele uscăciunii gurii (Xerostomiei)
Multe persoane cred că xerostomia apare doar la vârstnici, însă adevărul este că poate afecta orice categorie de vârstă. Iată câteva dintre cele mai frecvente cauze:
- Medicamente:
- Antidepresive, antihipertensive, antihistaminice, diuretice sau analgezice pot reduce fluxul salivar.
- Efectul secundar al unor tratamente combinate poate agrava uscăciunea gurii.
- Afecțiuni sistemice:
- Diabetul: Un nivel ridicat al glicemiei poate determina deshidratare și, implicit, reducerea secreției de salivă.
- Sindromul Sjögren: O boală autoimună care afectează glandele exocrine, inclusiv glandele salivare.
- Hepatite cronice, afecțiuni renale și alte boli sistemice pot avea ca simptom xerostomia.
- Tratamente oncologice:
- Radioterapia la nivelul capului și gâtului poate leza glandele salivare, scăzând capacitatea de a produce salivă.
- Chimioterapia poate modifica temporar fluxul și compoziția salivei.
- Deshidratare și obiceiuri de viață:
- Hidratarea insuficientă, consumul redus de lichide sau transpirația excesivă (în cazul sportivilor) pot duce la xerostomie.
- Alcoolul, cofeina și fumatul contribuie la uscăciunea gurii.
- Stresul și anxietatea:
- Emoțiile puternice, stresul cronic sau atacurile de panică pot determina scăderea salivei pe termen scurt sau lung.
5. Simptome comune ale xerostomiei
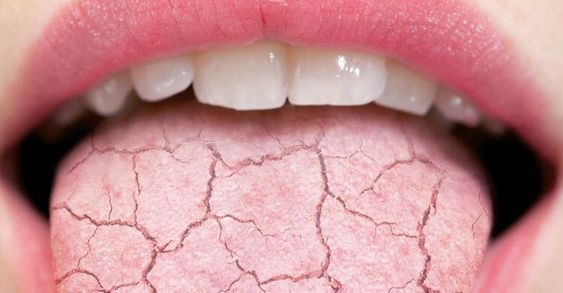
Uscăciunea gurii poate fi ușor de recunoscut, însă ea se manifestă într-o varietate de feluri:
- Senzație persistentă de gură uscată sau lipicioasă.
- Dificultăți la mestecare și înghițire (mai ales alimente uscate).
- Limbă încărcată sau crăpată, cu apariția de fisuri pe suprafața acesteia.
- Respirație urât mirositoare (halitoză) din cauza dezvoltării excesive a bacteriilor.
- Gust metalic sau alterat care poate distorsiona percepția gusturilor.
- Iritații sau răni la colțurile gurii (cheilită angulară).
- Dificultăți în vorbire, mai ales la pronunțarea consoanelor care necesită o anumită fluență (ex. „s” sau „t”).
6. Complicații și riscuri asociate
Netratată, xerostomia poate duce la probleme mai serioase:
- Carii dentare: Lipsa salivei favorizează dezvoltarea bacteriilor și acizilor care atacă smalțul.
- Inflamații gingivale și parodontale: Riscul de gingivită și parodontită crește, deoarece saliva nu mai poate neutraliza bacteriile.
- Infecții bucale: Candida albicans și alte ciuperci pot prolifera în absența fluxului salivar normal, cauzând candidoză orală (muguet).
- Ulcer bucal: Mucoasa devine sensibilă și se poate fisura, favorizând apariția leziunilor dureroase.
Pe lângă impactul asupra sănătății orale, xerostomia poate fi extrem de incomodă, influențând relațiile sociale, încrederea în sine și calitatea generală a vieții.
7. Diagnosticul uscăciunii gurii
Dacă prezinți simptome persistente de uscăciune orală, este recomandat să te programezi la un medic stomatolog sau la un medic specialist ORL. Iată ce pași pot urma:
- Anamneză detaliată: Medicul te va întreba despre istoricul tău medical, medicația pe care o iei, obiceiurile alimentare și stilul de viață.
- Examen clinic: Se inspectează mucoasa bucală și se evaluează semnele de inflamație, carii, crăpături pe limbă etc.
- Testul fluxului salivar (sialometrie): Măsoară cantitatea de salivă produsă într-un interval de timp determinat.
- Analize de sânge: Pentru a verifica prezența unor boli sistemice (ex. diabet, sindrom Sjögren).
- Investigații suplimentare (radiografii, ecografii ale glandelor salivare): Se pot efectua în cazurile în care se suspectează blocaje sau pietre la nivelul glandelor salivare (sialolitiază).
8. Opțiuni de tratament
Tratamentul xerostomiei depinde de cauza care a dus la scăderea fluxului salivar. În general, pot fi urmate mai multe direcții terapeutice:

8.1. Tratamentul cauzei subiacente
- Ajustarea medicației: Dacă un anumit medicament provoacă uscăciunea, se poate modifica doza sau se poate înlocui cu unul cu efecte secundare mai reduse.
- Gestionarea bolilor cronice: Controlul diabetului și al altor afecțiuni sistemice ajută la îmbunătățirea stării de hidratare și a funcției glandelor salivare.
- Tratarea infecțiilor: Dacă există o infecție orală (ex. candidoză), medicul va recomanda antimicotice sau alte medicamente specifice.
8.2. Măsuri paliative și stimularea secreției salivare
- Hidratare adecvată: Consumul suficient de apă (2-2,5 litri/zi) și evitarea băuturilor cu cofeină sau alcool.
- Gumă de mestecat fără zahăr sau bomboane mentolate: Pot stimula fluxul salivar prin acțiunea mecanică și gust.
- Salive artificiale și spray-uri orale: Disponibile în farmacii, acestea pot ameliora temporar senzația de uscăciune.
- Clătiri orale cu soluții speciale: Conțin substanțe cu efect hidratant și reparator pentru mucoasa bucală.
8.3. Igienă orală avansată
- Periajul dinților de două ori pe zi cu o pastă de dinți cu fluor.
- Ața dentară și apa de gură adaptată pentru gură uscată (fără alcool).
- Control stomatologic periodic (cel puțin la fiecare 6 luni) pentru a preveni și depista rapid cariile și complicațiile.
9. Stil de viață și prevenție
Deși nu toate cauzele xerostomiei pot fi evitate, anumite schimbări de stil de viață și obiceiuri pot reduce riscul sau severitatea acesteia:
- Renunțarea la fumat: Pe lângă multiplele efecte adverse, fumatul usucă semnificativ mucoasa bucală.
- Limitarea cofeinei și alcoolului: Ambele substanțe pot agrava deshidratarea și scăderea fluxului salivar.
- Gestionarea stresului: Practicile de relaxare, yoga, meditație sau psihoterapie pot ajuta la reducerea anxietății care poate contribui la xerostomie.
- O alimentație echilibrată: Consumul suficient de vitamine și minerale sprijină sănătatea generală și funcția glandelor salivare.
10. Când trebuie să consulți medicul?
Dacă simptomele de uscăciune orală persistă mai mult de câteva săptămâni și sunt însoțite de dificultăți la vorbire, alimentație, respirație urât mirositoare constantă sau apariția cariilor subite, este esențial să soliciți un consult stomatologic. Un diagnostic corect și un tratament adecvat pot preveni complicații serioase și pot îmbunătăți semnificativ calitatea vieții.
Xerostomia (uscăciunea gurii) este o problemă mult mai complexă și mai frecventă decât am crede inițial. În absența unei secreții salivare normale, nu numai că apar simptome supărătoare (disconfort la mestecare, vorbire îngreunată), dar și riscul unor complicații, precum carii dentare, infecții și inflamații, crește considerabil. Consultul timpuriu la medicul stomatolog și adaptarea stilului de viață în funcție de recomandările specialiștilor sunt cheile pentru a ține sub control această afecțiune și pentru a-ți menține sănătatea orală și generală la un nivel optim.
De ce este important să acționezi din timp?
Cu cât ignori mai mult semnele și simptomele, cu atât crește riscul de complicații. Sialolitiaza netratată poate duce la infecții severe, sialadenita poate evolua în abcese, iar tumorile pot deveni inoperabile dacă sunt depistate târziu. Prin prezentarea la medicul stomatolog sau la specialist la primele simptome (umflături, dureri, dificultăți la mestecare), vei beneficia de:
- Diagnostic precoce și acurat.
- Tratament eficient și cu șanse mai mari de reușită.
- Recuperare rapidă și reducerea riscului de sechele.
- Costuri mai mici asociate îngrijirii, prin evitarea complicațiilor.
Afecțiunile glandelor salivare pot varia de la simple inflamații și pietre salivare până la tumori benigne sau maligne. Ignorarea simptomelor inițiale și amânarea consultului medical pot duce la complicații și pot îngreuna semnificativ vindecarea. Printr-un consult stomatologic regulat, monitorizare și tratament rapid, te asiguri că îți menții sănătatea cavității bucale și eviți consecințele pe termen lung.
Dacă recunoști unul sau mai multe dintre simptomele prezentate, nu amâna! Programează-te cât mai curând pentru un consult de specialitate. Glandele salivare îți influențează mult calitatea vieții, iar diagnosticarea și tratamentul la timp fac diferența între o recuperare rapidă și posibile complicații pe termen lung.
Leave a reply
Leave a reply